Функциональная диагностика
ЭКГ, Холтер-ЭКГ, Холтер-АД, дуплексное сканирование сосудов, реоэнцефалография (РЭГ), электроэнцефалография (ЭЭГ)

Основным направлением деятельности работы отделения функциональной диагностики является ранняя инструментальная диагностика заболеваний сердца и сосудов, прогнозирование их исходов, определение резервных возможностей органов и систем организма. На вооружении нашего отделения имеется более 20 приборов экспертного класса. В отделении проводится комплекс исследований функционального состояния сердечно-сосудистой системы, органов дыхания, а также центральной нервной системы и нервно-мышечного аппарата.
Мы предлагаем нашим клиентам диагностические методы:
- электрокардиография;
- суточное (холтеровское) мониторирование ЭКГ;
- суточное (холтеровское) мониторирование артериального давления;
- эхокардиография, эходопплерография;
- стресс-эходопплерография с чреспищеводной электростимуляцией;
- спирография;
- транскраниальная допплерография (ТКД);
- ультразвуковая допплерография сосудов нижних конечностей;
- дуплексное сканирование;
- реоэнцефалография;
- электроэнцефалография;
- электронейромиография;
- ультразвуковая энцефалография (ЭхоЭГ).

Дмитриева Наталья Владимировна
заведующий отделением диагностики и лечения эпилепсии, нарушений сна и других пароксизмальных расстройств, врач невролог-эпилептолог, врач функциональной диагностики

Фомина Оксана Анатольевна
заведующий отделением - врач функциональной диагностики
Кандидат медицинских наук

Федорова Татьяна Николаевна
заместитель директора по медицинской части, врач терапевт-сомнолог, врач функциональной диагностики
Кандидат медицинских наук, доцент
| Функциональная диагностика | |
|---|---|
| Электрокардиография (регистрация, расшифровка, описание и интерпретация электрокардиографических данных) | 550 ₽ |
| Электрокардиография с физической нагрузкой | 1000 ₽ |
| Холтеровское мониторирование сердечного ритма | 2000 ₽ |
| Стресс-эходопплерокардиография с чреспищеводной электростимуляцией (Стресс-ЭхоДКГ с ЧПЭС) | 3400 ₽ |
| Исследование неспровоцированных дыхательных объемов и потоков (спирография) | 800 ₽ |
| Исследование дыхательных объемов с применением лекарственных препаратов (спирография с сальбутамоловой пробой) | 1200 ₽ |
| Дуплексное сканирование экстракраниальных отделов брахицефальных артерий | 1900 ₽ |
| Дуплексное сканирование артерий верхних конечностей | 1900 ₽ |
| Дуплексное сканирование вен верхних конечностей | 1900 ₽ |
| Дуплексное сканирование сосудов (артерий и вен) верхних конечностей | 2500 ₽ |
| Дуплексное сканирование артерий нижних конечностей | 1900 ₽ |
| Дуплексное сканирование вен нижних конечностей | 1900 ₽ |
| Дуплексное сканирование сосудов (артерий и вен) нижних конечностей | 2500 ₽ |
| Дуплексное сканирование абдоминальной аорты | 1900 ₽ |
| Дуплексное сканирование артерий почек | 1900 ₽ |
| Лодыжечный индекс (ЛИД) | 860 ₽ |
| Реоэнцефалография (РЭГ) сосудов головного мозга | 1000 ₽ |
| Электроэнцефалография (ЭЭГ) | 1400 ₽ |
| Электронейромиография (ЭНМГ) | 3000 ₽ |
| Суточное мониторирование артериального давления | 2000 ₽ |
| Эхокардиография (эходоплеркардиография) | 1800 ₽ |
| Дуплексное сканирование экстракраниальных и интракраниальных отделов брахиоцефальных артерий (Дуплексное сканирование артерий головы и шеи) | 2500 ₽ |
| Дополнительное суточное (холтеровское) мониторирование артериального давления (СМАД) | 1400 ₽ |
| Суточное мониторирование ЭКГ (ХМЭКГ), дополнительное | 1400 ₽ |
| Проведение теста с однократной физической нагрузкой меняющейся интенсивности (Тредмил-тест) | 2200 ₽ |
| Прием (осмотр, консультация) врача функциональной диагностики, к.м.н., первичный (сомнолога) | 1700 ₽ |
| Прием (осмотр, консультация) врача функциональной диагностики, к.м.н., повторный (сомнолога) | 1200 ₽ |
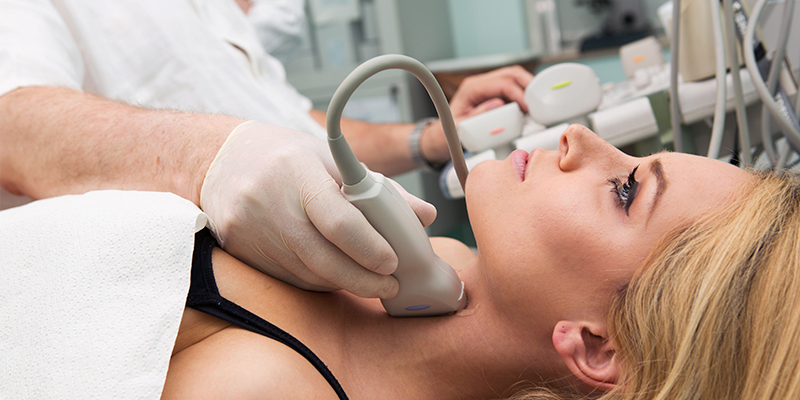
Дуплексное сканирование сосудов является наиболее современной ультразвуковой диагностической методикой в кардиологии, неврологии и сосудистой хирургии. Объединяя в себе две ультразвуковые методики: изображение на экране артерии или вены и регистрацию кровотока в них, оно повсеместно потеснило обычную ангиографию.
В зависимости от зоны исследования и вида сосудов выделяют дуплексное сканирование:
- экстракраниальных или брахиоцефальных артерий;
- интракраниальных артерий или артерий головного мозга (транскраниальное дуплексное сканирование);
- магистральных артерий верхних и нижних конечностей;
- магистральных вен верхних и нижних конечностей;
- брюшного отдела аорты, ее непарных и парных ветвей;
- дуплексное сканирование почечных артерий.
Дуплексное сканирование экстракраниальных (брахиоцефальных) артерий
Проблема сужений и закупорок экстракраниальных артерий (сонных, подключичных и позвоночных), как одна из основных причин развития нарушений мозгового кровообращения (инсультов), в последнее время является особенно актуальной в связи с имеющейся возможностью многократного, без ущерба для здоровья, исследования методом дуплексного сканирования внутренней стенки артерий; обнаружения и изучения структуры атеросклеротической бляшки. Являясь методом выбора в диагностике поражений экстракраниальных артерий, дуплексное сканирование позволяет врачу-клиницисту определить тактику ведения больного (какой способ лечения применять – терапевтический или хирургический) и практически в 100% случаев заменяет небезопасный для здоровья пациента метод – ангиографию.
Метод дуплексного сканирования экстракраниальных артерий предназначен для ранней, доклинической диагностики атеросклеротических поражений сонных, подключичных и позвоночных артерий с указанием места их сужения, его протяженности и степени выраженности; для диагностики аномалий их развития.
Метод позволяет выявить следующие осложнения атеросклеротической бляшки:
- изъязвление;
- кровоизлияние;
- тромбоз;
- сужение артерии разной степени;
- наличие окклюзии (закупорки) артерии;
- врожденные аномалии развития экстракраниальных артерий.
Транскраниальное дуплексное сканирование является завершающим этапом в исследовании кровоснабжения мозга и выполняется только после дуплексного сканирования экстракраниальных артерий. Оно позволяет изучить кровоток в основных магистральных артериях головного мозга: передних, средних и задних мозговых артериях; в основной артерии и в интракраниальных сегментах позвоночных артерий. С его помощью можно выявить сужения этих артерий, оценить компенсаторные возможности сосудистой системы мозга; выявить нарушения венозного оттока по основным магистральным венам.
Комплексное исследование кровоснабжения мозга — дуплексное сканирование сосудов головы и шеи — включает в себя последовательное исследование артерий на экстракраниальном уровне и изучение кровотока внутри черепа — транскраниальное дуплексное сканирование.
Дуплексное сканирование магистральных вен нижних конечностей
Интерес к диагностике и лечению острых и хронических заболеваний вен нижних конечностей в последнее время не только не угасает, но, наоборот, постоянно возрастает. В связи с этим в настоящее время необходим высочайший уровень диагностики патологических нарушений венозного оттока в поверхностных и глубоких венозных системах нижних конечностей.
Это настоятельно необходимо для производства индивидуально обоснованных для каждого больного хирургических вмешательств.
Всем этим насущным задачам полностью отвечает дуплексное сканирование, которое позволяет у больных с заболеваниями вен нижних конечностей объективно и точно диагностировать:
- заболевания магистральных вен;
- их локализацию и характер;
- степень тяжести гемодинамических нарушений в конечностях;
- служит ценным фактором в определении хирургической тактики и объективной оценки результатов хирургического лечения.
При варикозной болезни нижних конечностей дуплексное сканирование позволяет оценить состояние венозных клапанов; установить причину рецидива заболевания. При варикозной болезни нижних конечностей, осложненной острым тромбофлебитом, имеется возможность точно определить местоположение тромбов. Эти данные оказывают существенное влияние на тактику и объем операции. Дуплексное сканирование позволяет изучать структуру тромботических масс, степень их фиксации к венозной стенке, выявлять «подвижные» тромбы, определить источник тромбэмболии легочной артерии, показания к имплантации кава-фильтра и проконтролировать его состояние. Дуплексное сканирование в динамике у больных с посттромбофлебитической болезнью позволяет выявить признаки реканализации тромбов, пути венозного оттока и пути его компенсации. Высокая информативность и безопасность метода позволяют признать его ведущим в диагностике рецидивов варикозной болезни.
Применение дуплексного сканирования дает возможность полностью отказаться от рентгеноконтрастного исследования — рентгенофлебографии, снизив тем самым риск, стоимость и время обследования. Высокая разрешающая способность, безопасность, возможность многократного использования делают дуплексное сканирование магистральных вен нижних конечностей «золотым стандартом» флебологической диагностики.
Показаниями к применению являются:
- все заболевания вен нижних конечностей;
- боли в нижних конечностях в сочетании с их отеком;
- наличие симптомов хронической венозной недостаточности без четких указаний о первичном венозном тромбозе;
- травматические повреждения магистральных вен нижних конечностей;
- контроль после хирургического лечения на магистральных венах нижних конечностей;
- подготовка к хирургическим вмешательствам (с целью исключения возможных источников тромбэмболии легочной артерии во время операции и в послеоперационном периоде).
Дуплексное сканирование магистральных артерий нижних конечностей
Выявление и количественная оценка гемодинамически значимых атеросклеротических поражений представляет собой непростую, но важную задачу у больных с заболеваниями артерий нижних конечностей. Прежде чем выполнить реконструкцию сосуда, необходимо определить локализацию поражения, установить его выраженность и попытаться предсказать его гемодинамические эффекты. Всем этим задачам соответствует дуплексное сканирование, которое для исследования артерий нижних конечностей применяется с конца семидесятых годов.
Метод обладает 100% чувствительностью и специфичностью. Он хорошо зарекомендовал себя в наблюдении за больными до и после операций на артериях нижних конечностей.
Показаниями к применению ДС являются:
- все заболевания артерий нижних конечностей;
- наличие факторов риска развития заболеваний артерий нижних конечностей: курение, гиперлипидемия (повышенный уровень холестрина), сахарный диабет;
- боли в нижних конечностях при ходьбе (перемежающаяся хромота);
- травматические повреждения магистральных артерий нижних конечностей;
- контроль после хирургического лечения на магистральных артериях нижних конечностей.
Дуплексное сканирование магистральных вен верхних конечностей
Тромботическое поражение вен верхних конечностей остается по-прежнему достаточно часто встречающейся патологией. Основой инструментальной диагностики патологии магистральных вен верхних конечностей является дуплексное сканирование, которое предназначено для диагностики аномалий развития венозной системы верхних конечностей; диагностики венозных тромбозов и клапанной венозной недостаточности, диагностики артерио-венозных аномалий развития.
Дуплексное сканирование позволяет осмотреть магистральные вены верхних конечностей, определить их направление и ход; выявить наличие тромбоза, его локализацию, давность и степень выраженности, диагностировать клапанную венозную недостаточность на всем протяжении магистральных вен верхних конечностей. Практически в 100% случаев метод позволяет отказаться от ангиографических исследований.
Показаниями к применению являются:
- все заболевания вен верхних конечностей;
- боли в верхних конечностях в сочетании с их отеком;
- наличие симптомов хронической венозной недостаточности верхних конечностей без четких указаний о первичном тромботическом поражении;
- травматические повреждения магистральных вен верхних конечностей; контроль после хирургического лечения на магистральных венах верхних конечностей;
- врожденные аномалии развития вен;
- состояния после манипуляций на магистральных венах верхних конечностей: внутривенные инъекции, пункции подключичных вен.
Дуплексное сканирование магистральных артерий верхних конечностей
Метод дуплексного сканирования магистральных артерий верхних конечностей предназначен для диагностики аномалий развития артериальной системы верхних конечностей; диагностики артериальных тромбозов.
Метод позволяет осмотреть магистральные артерии верхних конечностей, определить их направление и ход; при необходимости измерить диаметр, определить наличие тромбоза магистральных артерий верхних конечностей, его локализацию, оценить состояние сосудистой стенки.
Показаниями к применению дуплексного сканирования являются:
- все заболевания артерий верхних конечностей;
- предполагаемая патология магистральных артерий верхних конечностей;
- отсутствие пульса на какой-либо из магистральных артерий верхних конечностей;
- травматические повреждения магистральных артерий верхних конечностей;
- контроль после хирургического лечения на магистральных артериях верхних конечностей.
Дуплексное сканирование почечных артерий
Среди гипертензий почечного происхождения артериальная гипертензия, связанная с поражением почечных артерий, занимает по своей частоте третье место после хронического гломерулонефрита и пиелонефрита. По данным разных авторов, такая гипертензия имеется у 3-5% больных с артериальной гипертензией. Если условно взять эту частоту заболевания, то оказывается, что в нашей стране свыше 600000 таких больных.
Дуплексное сканирование почечных артерий является высокоэффективным методом диагностики больных с сужениями почечных артерий Применение ультразвуковой аппаратуры последнего поколения, тщательное изучение артерий в различных точках из 2-3 доступов позволяют выявлять сужения почечных артерий в 97-98% случаев.
Метод дуплексного сканирования почечных артерий предназначен для диагностики артериальных гипертензий сосудистого происхождения, причиной которых являются заболевания, вызывающие сужение просвета артерий: атеросклероз; фибро-мышечная дисплазия; неспецифический аорто-артериит, а также врожденные аномалии развития почечных артерий.
Показаниями к применению метода являются:
- плохо поддающаяся лечению артериальная гипертензия;
- подозрение на сосудистый характер артериальной гипертензии;
- подозрение на врожденную аномалию развития почечных артерий;
- аневризма брюшного отдела аорты;
- выраженное атеросклеротическое поражение артерий нижних конечностей;
- наличие подтвержденного диагноза неспецифического аорто-артериита.
Дуплексное сканирование брюшного отдела аорты, её парных и непарных ветвей
Дуплексное сканирование брюшного отдела аорты позволяет визуализировать брюшную аорту практически на всем ее протяжении; провести измерение ее диаметра; выявить наличие локального расширения, определить наличие крупных атеросклеротических бляшек. Выявить наличие тромботических наложений на стенках аневризматически расширенной аорты, оценить степень их выраженности, локализацию и давность.
Метод дуплексного сканирования брюшного отдела аорты с цветным допплеровским картированием потоков крови предназначен для диагностики аневризм брюшного отдела аорты, а также для оценки кровотока в ее парных и непарных ветвях.
Показаниями к применению дуплексного сканирования брюшного отдела аорты являются:
- наличие пульсирующего образования в брюшной полости;
- боли неясного происхождения в брюшной полости;
- подтвержденный диагноз неспецифического аорто-артериита.
Реоэнцефалография – это неинвазивный, безопасный и безболезненный метод, позволяющий контролировать состояние мозгового кровообращения, основанный на записи изменяющейся величины электрического сопротивления тканей при пропускании через них слабого электрического тока высокой частоты.
Возможности реоэнцефалографии:
-
РЭГ предоставляет информацию:
- об интенсивности мозгового кровенаполнения;
- о состоянии тонуса и эластичности сосудов;
- об интенсивности венозного оттока из полости черепа;
- о поражениях сосудов головного мозга;
- о мозговом кровообращении в послеоперационном периоде и при черепно-мозговой травме.
-
Исследование оценивает приток крови к головному мозгу и ее отток. Различают нормальные показатели РЭГ и показатели с отклонениями. Каждому отклонению от нормы соответствует свой тип головной боли и свой метод ее лечения. Проведение РЭГ до и после лечения позволяет оценить эффективность выбранного метода терапии.
-
Применение при исследованиях специальных функциональных проб позволяет разграничить функциональные и органические изменения. Наиболее часто используют пробы с поворотами и наклонами головы, гипервентиляцией. Остро возникающие сдвиги артериального давления отражаются на реоэнцефалограмме изменением тонуса и даже уровня пульсового кровенаполнения, что также необходимо учитывать при анализе исследования.
-
РЭГ диагностирует такие трудно поддающиеся объективизации заболевания, как, например, сосудистая дистония (на РЭГ она проявляется картиной неустойчивого сосудистого тонуса), острые и хронические сосудистые поражения (нарушения проходимости магистральных сосудов), острые нарушения мозгового кровообращения и их последствия, вертебробазилярную недостаточность и пр.
Показания к проведению реоэнцефалографии:
- головные боли;
- головокружение;
- шум в ушах;
- нарушение памяти;
- обморочные и предобморочные состояния;
- атеросклероз;
- артериальная гипертензия;
- черепно-мозговая травма;
- вертебробазилярная недостаточность;
- остеохондроз шейного отдела позвоночника.
Подготовки пациента к реоэнцефалографии не требуется. Во время исследования нужно занять удобное положение в кресле и расслабиться. Исследование абсолютно безопасное и безболезненное.
Стресс-эхокардиография представляет собой ультразвуковую методику исследования сердца, проводимую с целью регистрации ишемии миокарда, индуцированной физическими, фармакологическими и другими стресс-агентами.
Стресс-эхокардиография является высокоэффективным и достоверным методом диагностики ишемии сердечной мышцы, при сравнении с данными селективной коронароангиографии. В качестве стресс-агентов используются чреспищеводная электростимуляция предсердий (ЧПЭС), физические нагрузки ( велоэргометрия, тредмил-тест).
Преимущества чреспищеводной стимуляции по сравнению с физической нагрузкой:
- эта проба может быть проведена у пациентов, не способных к выполнению физической нагрузки;
- пациент во время исследования не совершает движений (возможность получения изображений лучшего качества);
- проба более безопасна по сравнению с пробами с физической нагрузкой (частота сердечных сокращений возвращается к исходной немедленно после прекращения стимуляции, хорошо контролируется локальная сократимость левого желудочка во время пробы, существенно меньше вероятность возникновения желудочковых нарушений ритма и возможно купирование пароксизмальных наджелудочковых тахикардий стимуляцией);
- чреспищеводная стимуляция не сопровождается гипертонической реакцией.
Показания для проведения чреспищеводной электростимуляции сердца:
- подозрение на синдром слабости синусового узла (СССУ), с целью верификации диагноза и выбора тактики лечения;
- часто рецидивирующие пароксизмы суправентрикулярных тахикардий, с целью определения их вида и выбора адекватного профилактического лечения;
- подозрение на латентный (скрытый) синдром Вольфа-Паркинсона-Уайта (ВПУ), с целью верификации диагноза, оценки участия дополнительных путей проведения в развитии пароксизмов тахикардии и выбора тактики лечения;
- подозрение на скрытую коронарную недостаточность, с целью верификации диагноза, при невозможности выполнить другие методики диагностики ИБС;
- купирование пароксизмов суправентрикулярных тахикардий.
Противопоказания к проведению чреспищеводной электростимуляции сердца:
- острый или подострый инфаркт миокарда;
- нестабильная стенокардия;
- недостаточность кровообращения II Б - III ст;
- заболевания пищевода и носоглотки;
- наличие в анамнезе острой недостаточности кровообращения во время приступов тахикардии;
- наличие в анамнезе фибрилляции желудочков;
- наличие в анамнезе тромбоэмболических осложнений.
Подготовка больного к проведению стресс-эхокардиографии с чреспищеводной электростимуляцией сердца:
- необходимо за неделю до исследования (кордарон - за 3 недели) отменить все антиаритмические препараты (у больных с показаниями 1-3, кроме случаев непрерывно-рецидивирующих тахикардий), за 48 часов - антиангинальные, кроме нитроглицерина для купирования стенокардии (у больных с показанием 4);
- желательно исключить мочегонные, крепкий кофе, чай, никотин;
- исследование проводится натощак;
- если у больного был приступ стенокардии, то чреспищеводная электростимуляция сердца (ЧПЭС) проводится не ранее, чем через 2-3 часа после него или на следующий день.
Принцип и методика введения электрода не отличается от методики введения желудочного или дуоденального зонда.
Спирография - доступный и очень информативный метод диагностики заболеваний органов дыхания.
Данный метод позволяет оценивать функциональное состояние легких и бронхов, в частности жизненную ёмкость легких, проходимость дыхательных путей, выявлять обструкцию (спазм бронхов) и степень выраженности патологических изменений.
С помощью компьютерной спирографии можно:
- точно выявить скрытый спазм бронхов - основной симптом легочных заболеваний: бронхиальной астмы и хронического обструктивного бронхита;
- провести точную дифференциальную диагностику между этими заболеваниями;
- оценить степень тяжести болезни;
- подобрать оптимальную тактику лечения и определить эффективность проводимой терапии в динамике.
Показания к проведению спирографии:
- длительный и затяжной беспричинный кашель (в течение 3-4 недель и более, часто после перенесенных ОРВИ и острого бронхита);
- появление одышки, ощущения «заложенности» в грудной клетке;
- появление «сипящего» и «свистящего» дыхания преимущественно при выдохе;
- возникновение ощущения затрудненного выдоха и вдоха.
Спирографию целесообразно проводить регулярно, если вы:
- являетесь курильщиком с многолетним стажем;
- страдаете частыми обострениями бронхита или испытываете одышку, чувство нехватки воздуха;
- имеете наследственность, отягощенную заболеваниями дыхательной системы или аллергическими заболеваниям;
- нуждаетесь в коррекции терапии бронхиальной астмы;
- вынуждены дышать загрязненным и запыленным воздухом, например, при работе на вредном производстве.
Подготовка к исследованию:
- исследование проводится натощак или не ранее, чем через 2 часа после легкого завтрака;
- перед исследованием необходим отдых в положении сидя в течение 15 мин;
- рекомендуется воздержаться перед исследованием от курения и употребления крепкого чая и кофе;
- если перед спирографией пациент принимал назначенные врачом лекарственные препараты, действующие на дыхательную систему, их отменяют за 6—24 ч до момента проведения спирографии;
-
одежда во время исследования должна быть свободной, не стесняющей движения грудной клетки при форсированном дыхании.
Исследование проводится в отделении медосмотров по адресу: ул. Бударина, 1
Запись по тел: +7 (3812) 218-500
Суточное мониторирование артериального давления - измерение артериального давления (АД) в течение суток через небольшие интервалы времени (15-30 мин.) во время обычной активности пациента днем и во время сна ночью, с дальнейшей обработкой полученных данных на компьютере.
Суточное мониторирование артериального давления позволяет проследить за суточными колебаниями артериального давления, выявить повышение артериального давления, злокачественные формы артериальной гипертонии, ведущие к возникновению инсультов и инфарктов, позволяет провести правильный почасовой подбор лекарственных препаратов и следить за адекватностью их воздействия.
Преимущества использования суточного мониторирования АД:
- данные суточного мониторирования АД точнее отражают уровень АД в условиях обычной жизни больных;
- средние значения АД, полученные при суточном мониторировании АД, теснее связаны с поражением органов-мишеней, чем данные эпизодических измерений;
- данные суточного мониторирования АД до начала лечения могут иметь предсказывающее значение в развитии сердечно-сосудистых осложнений;
- регресс поражения органов-мишеней теснее связан с изменением среднесуточных значений АД, чем с уровнем эпизодического АД.
Большое значение для достижения хороших результатов при минимальном количестве ошибочных измерений имеет правильное поведение пациента во время мониторирования АД.
Необходимо соблюдать нижеприведенные правила:
- во время измерения АД рука с пневмоманжетой должна быть вытянута вдоль туловища и расслаблена;
- исключаются интенсивные физические нагрузки и упражнения в день проведения мониторирования АД;
- если измерение АД начинается во время ходьбы, нужно остановиться, опустить руку вдоль туловища и подождать окончания измерения;
- пациенту не разрешается смотреть на показания прибора, так как это провоцирует у него тревожную реакцию, что может привести к искажению результатов и нивелировать основное преимущество СМАД;
- ночью больной должен спать, а не думать о работе регистратора, иначе величины ночного АД будут недостоверными;
- во время мониторирования пациент должен вести подробный дневник, в котором отражаются его действия и самочувствие.
Противопоказаний к исследованию нет, специальной подготовки пациента не требуется.
Тредмил-тест представляет собой электрокардиографическое исследование, которое выполняется во время физической нагрузки. Для создания физической нагрузки используется специальная беговая дорожка – тредмил (отсюда и название теста). Метод позволяет выявить многие скрытые патологические изменения в сердце и его сосудах на стадии доклинических проявлений.
В «КДЦ«Ультрамед» проводится исследование на современном оборудовании – стресс-системе CASE GE HEALTHCARE. Процедуру проводят опытные врачи функциональной диагностики. Исследование назначается врачом-кардиологом, лечащим врачом, врачом спортивной медицины.
Показаниями для назначения Тредмил-тест являются:
- боли неопределенного характера в грудной клетке и за грудиной;
- выявление «скрытых» («немых») эпизодов недостаточности кровоснабжения миокарда (диагностика ИБС и других заболеваний сердца);
- определение индивидуальной толерантности (переносимости) физической нагрузки (определение функционального класса (ФК) стенокардии) у пациентов пациентам с диагнозом ишемическая болезнь сердца (ИБС);
- подбор и оценка эффективности лечебных и реабилитационных мероприятий у больных ИБС, в том числе после перенесенного инфаркта миокарда;
- выявление и идентификация нарушений ритма сердца;
- гиперхолестеринемия (повышенным содержанием холестерина в крови) для выявления «скрытой» недостаточности кровоснабжения сердца;
- артериальная гипертензия (резкое повышение артериального давления свидетельствует о принадлежности к группе риска гипертонической болезни);
- экспертиза в целях определения толерантности к физической нагрузке (т.е. устойчивости к нагрузкам, выносливости);
- определение трудоспособности пациентов с сердечно-сосудистыми заболеваниями (МСЭК).
- оценка профессиональной пригодности (для работы в экстремальных условиях или в условиях повышенной физической нагрузки, спортсмены);
Запись по тел: 218-500
Транскраниальная допплерография (ТКДГ) - метод ультразвукового исследования кровоснабжения головного мозга , позволяющий оценить кровоток по внутричерепным сосудам. По результатам обследования можно с уверенностью сказать, где, в каком именно участке головы нарушен кровоток, что, в свою очередь, дает возможность предложить наиболее подходящий курс лечения.
Кроме того, метод включает в себя и исследование сосудов шеи ( экстракраниальные сосуды).
Для оценки кровообращения головного мозга мы рекомендуем Вам пройти обследование с использованием современной ультразвуковой методики - транскраниальной допплерографии.
Допплерография сосудов головного мозга позволяет:
- выяснить причину головной боли (ангиоспазм, повышение внутричерепного давления);
- выявить ранние поражения сосудов шеи и головного мозга;
- выявить стенозы (сужение просвета) артерий шеи и головного мозга, определить их значимость;
- определить состояние позвоночных артерий;
- определить состояние венозного кровотока сосудов шеи, головы.
Показания к транскраниальной допплерографии:
- различные виды головных болей;
- мигрень и мигренеподобные приступы;
- головокружения, связанные как с поворотами головы и переменой положения тела, так и возникающие в других ситуациях;
- шум в голове или в ушах;
- обморочные состояния;
- приступы общей слабости, плохого самочувствия, «мушек» перед глазами, ощущения нехватки воздуха;
- эпизоды внезапной потери сознания;
- эпизоды внезапной слабости или онемения руки или ноги, нарушения речи;
- вегето-сосудистая дистония;
- последствия черепно-мозговых травм;
- патология в шейном отделе позвоночника;
- выраженный остеохондроз;
- подозрение на аномалию сосудов головного мозга;
- клинические признаки нарушения мозгового кровообращения;
- ишемическая болезнь сердца, стенокардия, инфаркт миокарда;
- вертебрально-базилярная недостаточность кровообращения (ВБН), цереброваскулярная болезнь, транзиторная ишемическая атака (ТИА);
- если Вы перенесли инсульт, то ультразвуковая допплерография необходима для прогнозирования степени восстановления нарушений, развития осложнений и рецидивов заболевания;
- возраст старше 55 лет, при наличии в анамнезе у родственников инфарктов, инсультов, артериальной гипертонии, атеросклероза;
- плохая адаптация к внешним нагрузкам (укачивание в транспорте, метеозависимость и т.д.).
У детей ультразвуковая допплерография применяется при:
- задержке развития речи;
- неусидчивости, расторможенном поведении;
- проявлении астенических состояний с повышенной утомляемостью, снижении памяти и внимания.
Специальной подготовки не требуется.
Во время процедуры нельзя разговаривать, вертеть головой. Обследование не вызывает неприятных ощущений. Метод абсолютно безболезненный и не имеет противопоказаний, это исследование возможно проводить маленьким детям.
Холтер ЭКГ
Холтеровское мониторирование ЭКГ (суточное мониторирование ЭКГ или длительная регистрация ЭКГ) – метод электрофизиологической инструментальной диагностики, предложенный американским биофизиком Норманом Холтером.
Исследование представляет собой непрерывную регистрацию электрокардиограммы в течение 24 часов и более. Запись ЭКГ осуществляется при помощи специального портативного аппарата – рекордера (регистратора), который пациент носит с собой (на ремне через плечо или на поясе).
Во время исследования пациент ведет обычный образ жизни (работает, совершает прогулки и т. п.), отмечая в специальном дневнике время и обстоятельства возникновения неприятных симптомов со стороны сердца, прием лекарств и смену видов физической активности. При этом часто практикуемый совет пациенту «побегать по лестнице» или выполнить иную физическую нагрузку в целом противоречит идеологии холтеровского исследования. Попытки пациента выполнить с монитором чрезмерные нагрузки могут окончиться, например, инфарктом. Поскольку для выполнения провокационных нагрузочных проб в кардиологии используются велоэргометр и тредмил – во время мониторирования правильнее выполнять именно бытовые привычные нагрузки.
Анализ полученной записи осуществляется на дешифраторах, в качестве которых обычно используется компьютер с соответствующим программным обеспечением. Следует заметить, что любая автоматическая расшифровка ЭКГ несовершенна, поэтому каждая холтеровская запись должна быть просмотрена и проанализирована врачом.
Холтеровское мониторирование ЭКГ позволяет получить:
- сведения о ритме сердца: его источник (источники) и частоту;
- сведения о нарушениях ритма: экстрасистолах наджелудочковых и желудочковых (с указанием количества, морфологии и прочих особенностей), пароксизмах аритмий;
- сведения о паузах ритма;
- сведения об изменениях интервалов PQ и QT, если эти изменения имели место, сведения об изменениях морфологии комплекса QRS, обусловленных нарушениями внутрижелудочковой проводимости;
- сведения об изменениях конечной части желудочкового комплекса (сегмента ST) и о связи этих изменений с физической активностью пациента и его ощущениями по дневнику;
- сведения о работе искусственного водителя ритма – если он есть.
Выявленные особенности или патология иллюстрируются распечатками ЭКГ за соответствующий период мониторирования.
Холтеровское мониторирование – один из основных методов диагностики нарушений сердечного ритма.
Показания для холтеровского мониторирования ЭКГ:
- жалобы на сердцебиение и перебои в работе сердца — для выявления нарушений ритма и проводимости сердца;
- обмороки неясной причины;
- регистрация «немой» (безболевой) ишемии миокарда;
- оценка некоторых параметров работы электрокардиостимулятора.
Противопоказаний к исследованию нет.
Специальной подготовки не требуется.
Эхокардиография – метод ультразвукового исследования сердца, позволяющий оценить строение и функцию сердца. Широко применяется при обследовании пациентов с подозрением на заболевания сердца (ревматизм, пороки сердца, ИБС и др.), выявлении осложнений при другой терапевтической и хирургической патологии. По частоте практического применения метод эхокардиографии уступает только лишь методу ЭКГ.
Показания для эхокардиографии:
- подозрение на наличие приобретенных или врожденных пороков сердца;
- выслушивание любых сердечных шумов;
- обнаружение изменений на ЭКГ;
- перенесенный инфаркт миокарда;
- повышение артериального давления;
- регулярные спортивные тренировки;
- подозрение на наличие опухоли сердца;
- подозрение на расширение (аневризму) грудного отдела аорты;
- недостаточность кровообращения.
С помощью допплерографии при эхокардиографическом исследовании возможно провести исследование кровотока через все клапаны сердца, септальные дефекты, а также исследовать кровоток в сосудах.
Допплерографические расчеты позволяют определить:
- градиент давления на уровне всех 4 – х клапанов сердца;
- диаметр митрального и аортального отверстия;
- временные интервалы потока в легочной артерии и аорте;
- конечно - диастолическое давление в левом и конечно - систолическое давление в правом желудочках;
- величину шунта при септальных дефектах;
- наличие и выраженность стеноза;
- наличие потоков регургитации.
Противопоказаний к эхокардиографии нет, специальной подготовки к исследованию не требуется.
При себе пациент должен иметь ЭКГ.
Электроэнцефалография (ЭЭГ) – высоко информативное исследование, отражающее функциональное состояние коры, подкорковых структур мозга, а также сложные корково-подкорковые взаимодействия, в том числе скрытую патологию еще не проявившихся заболеваний на фоне полного клинического здоровья обследуемого.
ЭЭГ позволяет отслеживать течение заболевания в динамике, при необходимости коррегировать лечение, оценивать влияние лекарственной терапии (передозировка или отмена нейролептиков, транквилизаторов, барбитуратов, антидепрессантов) на активность головного мозга. В отличие от КТ и МРТ-исследований, ЭЭГ выявляет структурные и функциональные (обратимые) изменения, которые длительное время сохраняются в мозге, например, после легкой черепно-мозговой травмы. ЭЭГ является важнейшим методом диагностики при эпилепсии.
ЭЭГ абсолютно безвредна, безболезненна, не имеет противопоказаний, поэтому применяется для пациентов в любом возрасте, как детском, так и престарелом.
Во время обследования пациент удобно располагается в кресле. С помощью специального шлема к его голове прикрепляются маленькие электроды, соединенные проводами с электроэнцефалографом. Аппарат в сотни тысяч раз усиливает биопотенциалы, полученные с датчиков, и записывает их в память компьютера.
С помощью ЭЭГ можно:
- отличить эпилептические приступы от неэпилептических и классифицировать их;
- установить участки мозга, отвечающие за провоцирование приступов;
- отследить динамику действия лекарственных препаратов;
- оценить функциональное состояние мозга (даже при отсутствии изменений на КТ мозга);
- решить вопрос о профпригодности (обнаружение эпилептиформных явлений служит основанием для отбора профессий, связанных с вождением транспорта, требующих постоянного внимания и быстрой реакции на внезапно возникающие ситуации и стимулы в условиях повышенного риска).
Показания к проведению ЭЭГ:
- эпилепсия и другие виды пароксизмов;
- опухоли головного мозга;
- черепно-мозговые травмы;
- сосудистые заболевания;
- воспалительные заболевания;
- дегенеративные поражения мозга;
- головные боли;
- дизонтогенетические заболевания;
- наследственные заболевания ЦНС;
- функциональные нарушения нервной деятельности (неврозы, неврастении, невроз навязчивых движений, сомнамбулизм и др.)
- психиатрическая патология;
- энцефалопатии различного генеза (сосудистого, посттравматического, токсического);
- постреанимационные состояния вследствие соматической патологии.
Специальной подготовки для проведения ЭЭГ не требуется , но желательно соблюдать несколько рекомендаций:
- важно, чтобы пациент не был голодным во время исследования, так как это может вызвать изменения на ЭЭГ;
- cледует вымыть голову накануне исследования - это позволит добиться лучшего контакта электродов с кожей головы, и, соответственно, результаты будут более достоверны;
- не стоит отказываться от обычного приема лекарств, поскольку это может спровоцировать приступы эпилепсии.
Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии. Несмотря на то, что данный метод является одним из первоначальных в диагностике функционирования сердечной мышцы, современные технологии позволяют получать данные с большей диагностической ценностью.
ЭКГ сердца позволяет определить:
- частоту и регулярность сокращений сердца (ритм сердца можно проконтролировать с помощью ЭКГ и выявить тахикардию, экстрасистолы – внеочередные сокращения и другие аритмии);
- наличие острого или хронического повреждения миокарда (инфаркт или ишемию миокарда);
- нарушения электролитного обмена, недостаток калия, кальция, магния;
- нарушения внутрисердечной проводимости: блокаду ножек пучка Гиса, внутрижелудочковую блокаду и др.;
- признаки гипертрофий желудочков и предсердий;
- наличие внесердечных заболеваний (тромбоэмболию легочной артерии и др).
Показания к проведению ЭКГ:
1. Подозрение на заболевание сердца и высокий риск в отношении этих заболеваний. Основными факторами риска заболеваний сердца являются:
- гипертоническая болезнь;
- для мужчин – возраст после 40 лет;
- курение;
- гиперхолестеринемия;
- перенесенные инфекции;
- беременность.
2. Ухудшение состояния больных с заболеваниями сердца, появление болей в области сердца, развитие или усиление одышки, возникновение аритмии.
3. Перед любыми оперативными вмешательствами.
4. Заболевания внутренних органов, эндокринных желез, нервной системы, болезней уха, горла, носа, кожные заболевания и т.д,, при подозрении на вовлечение сердца в патологический процесс.
5. Экспертная оценка шоферов, пилотов, моряков и т.д.
6. Наличие профессионального риска.
Противопоказаний к исследованию нет.
Подготовки к исследованию не требуется.
Электронейромиография (ЭНМГ) – метод диагностики функции периферической нервной системы. Используется при диагностике различных заболеваний периферической нервной системы (моно– и полинейропатии и т.п.), позволяет легко установить «место» поражения нервных структур при многих нарушениях в работе нервной системы. Также электронейромиография позволяет оценить функциональное состояние мышечной ткани, а именно, способность мышц сокращаться в ответ на электрический импульс. Иногда исследование слабо болезненно. Никакой специальной подготовки к нему не требуется.
Показания для электронейромиографии:
- заболевания, сопровождающиеся поражением мотонейронов (нейропатия);
- дегенеративные и демиелинизирующие заболевания (боковой амиотрофический склероз, спинальная амиотрофия, переднероговые формы сирингомиелии);
- воспалительные и токсические заболевания (полиомиелит, поперечный миелит);
- вторичные поражения мотонейронов спинного мозга (при дископатиях, сдавлениях экстраспинальной опухолью, сирингомиелитических синдромах /гематомиелия);
- различные проявления остеохондроза, травм позвоночника (миелопатия, корешковый синдром);
- плексопатии;
- невропатии (полиневропатии) любой этиологии (вертеброгенно обусловленные, ишемические, компрессионные, травматические, токсические, инфекционно-аллергические, при эндокринных заболеваниях, при вибрационной болезни, наследственные невральные амиотрофии и др.) демиелинизирующего, аксонального, терминального и смешанного типов, с поражением двигательных, чувствительных и вегетативных волокон;
- туннельные синдромы;
- миастения и другие нарушения нервно-мышечной передачи, в том числе миастенический синдром Ламберта-Итона, миастения с чертами миастенического синдрома типа Ламберта-Итона;
- миотонии;
- миопатии (прогрессирующие мышечные дистрофии, непрогрессирующие формы миопатий, мышечные поражения при эндокринно-обменных заболеваниях и патологии щитовидной железы);
- миозиты (полимиозиты), в т.ч. при коллагенозах;
- проверка эффективности лечения, наблюдение за динамикой заболевания. В ряде случаев - оценка активности процесса, степени и эффективности механизмов реиннервации;
Подготовки к исследованию не требуется.
Во время исследования используется стимуляция при помощи электрического тока, при этом в момент стимуляции возможны незначительные болезненные ощущения.
Исследование проводится с помощью накожных одноразовых электродов. Для оценки состояния мышечной системы используются одноразовые игольчатые электроды. При этом некоторые болезненные ощущения могут возникать в момент введения электрода в мышцу.
В целом, проведение электронейромиографии – абсолютно безопасный метод исследования.